Samobadanie penisa to jedno z najprostszych, a jednocześnie najbardziej niedocenianych działań profilaktycznych. Pozwala wcześnie wykryć infekcje, zmiany skórne, objawy choroby Peyroniego, a nawet pierwsze sygnały nowotworu prącia. Mimo to większość osób z penisem nigdy tego nie robi. Z braku wiedzy, wstydu lub przekonania, że „nic im nie grozi”. Ten przewodnik wyjaśnia, dlaczego regularne samobadanie penisa ma kluczowe znaczenie dla zdrowia seksualnego i ogólnego oraz jak wykonać je w sposób rzetelny, krok po kroku.
Samobadanie penisa – dlaczego o tym prawie się nie mówi?
W profilaktyce zdrowia osób z penisem najwięcej uwagi skupia się na jądrach i prostacie, a zdrowie penisa nadal pozostaje tematem tabu. To błąd – bo to właśnie penis często jako pierwszy „informuje” o problemach dermatologicznych, naczyniowych, onkologicznych, hormonalnych oraz seksualnych.
Wytyczne European Association of Urology (EAU) i liczne badania dermatologiczne wskazują jednoznacznie: regularne samobadanie penisa pozwala wcześnie wykryć zmiany, które mają kluczowe znaczenie dla zdrowia i seksualności.
Dotyczy to szczególnie:
- nowotworu prącia (rzadkiego, jednak agresywnego, możliwego do wykrycia wcześnie),
- choroby Peyroniego,
- infekcji HPV, HSV, bakteryjnych,
- zmian przednowotworowych (PeIN),
- problemów naczyniowych (wczesny objaw chorób sercowo-naczyniowych),
- powikłań po obrzezaniu lub urazach,
- parafimozy/fimozy.
Badania pokazują też, że zmiany skórne na penisie często są lekceważone, a osoby zgłaszają się do konsultacji lekarskiej średnio dopiero po wielu miesiącach od zauważenia zmianh (Bleeker et al., 2013; EAU Guidelines on Penile Cancer, 2024).
Dlaczego warto badać penisa? (z perspektywy urologii i seksuologii)
Nowotwór penisa — rzadki, jednak wysoce uleczalny we wczesnym stadium
Nowotwór penisa należy do nowotworów rzadkich, a jednocześnie tych, które są bardzo dobrze rokujące, jeżeli zostaną wykryte na wczesnym etapie. Zgodnie z wytycznymi European Association of Urology (EAU, 2024), większość przypadków diagnozowana jest w stadium zaawansowanym – nie dlatego, że choroba rozwija się wyjątkowo agresywnie, a dlatego, że osoby z penisem zbyt długo zwlekają z reakcją.
Najczęstsze powody opóźnień diagnostycznych (EAU 2024; Bleeker et al., 2013):
- unikanie oglądania narządów płciowych,
- bagatelizowanie dyskretnych zmian, takich jak zaczerwienienie, niewielka plamka, grudka, nadżerka,
- mylenie objawów z podrażnieniem, urazem lub grzybicą,
- wstyd przed konsultacjąlekarską, szczególnie w zakresie urologii lub dermatologii,
- niska świadomość tego, jak wygląda wczesny nowtwór prącia.
To właśnie dlatego aż 30–40% przypadków w Europie trafia do urologa dopiero na etapie zaawansowanym, podczas gdy wczesne zmiany są wykrywalne i bardzo charakterystyczne.
Ważne: Badania pokazują, że zmiany przednowotworowe (Penile Intraepithelial Neoplasia – PeIN) oraz nowotwór wczesnego stadium są w zasadzie w 100% uleczalne, najczęściej za pomocą mało inwazyjnych metod (Hakenberg et al., 2015).
Wczesne objawy, które można wykryć w samobadaniu:
- czerwona lub biała plama na żołędzi lub trzonie penisa,
- niewielka, twarda lub chropowata grudka,
- niegojąca się ranka, nadżerka lub owrzodzenie,
- rogowaciejące lub „szorstkie” ognisko,
- zmiana kształtu lub koloru skóry penisa.
Im wcześniej zmiana zostanie wykryta, tym większa szansa na proste leczenie, zachowanie funkcji seksualnych i uniknięcie poważnych powikłań.
Choroba Peyroniego — im wcześniej wykryta, tym lepsze efekty leczenia
Choroba Peyroniego to włókniste bliznowacenie błony białawej penisa, prowadzące do:
- skrzywienia penisa podczas wzwodu,
- bólu,
- trudności w erekcji.
W literaturze klinicznej choroba Peyroniego jest opisywana jako obejmująca wczesną (aktywną / zapalną) fazę, w której występują ból podczas wzwodu, pojawiają się blaszki włókniste oraz zwiększająca się krzywizna, a następnie fazę stabilną/fibrotyczną.
Ten etap jest kluczowy, ponieważ właśnie wtedy:
- można zahamować progresję,
- zastosować leczenie farmakologiczne,
- wdrożyć terapie niefarmakologiczne (np. terapia trakcyjna),
- zapobiec ciężkim deformacjom.
W późniejszej, „stabilnej” fazie choroby opcje leczenia zachowawczego są znacznie bardziej ograniczone. Dlatego regularne samobadanie – zarówno w spoczynku, jak i we wzwodzie – umożliwia wychwycenie pierwszych sygnałów:
- nagły ból podczas erekcji,
- wyczuwalna twarda „blaszka”,
- subtelna, a z czasem mocniejsza zmiana krzywizny,
- zwężenie (tzw. „hourglass deformity”).
Wczesne reagowanie pozwala zachować pełną funkcję seksualną i zminimalizować potrzebę bardziej inwazyjnych terapii.
Infekcje HPV i stany zapalne. Wczesne wykrycie daje mniejsze ryzyko powikłań
Zgodnie z danymi CDC (2023) i WHO (2023), penis jest szczególnie narażony na:
- zakażenie HPV (brodawki, grudki, dysplasia),
- infekcje grzybicze,
- infekcje bakteryjne,
- liszaj twardzinowy,
- zmiany skórne, które mogą być stanami przednowotworowymi.
Dlaczego to ważne? Bo wiele z tych zmian jest bezbolesnych i może przez wiele miesięcy pozostać niezauważonych.
Wczesne objawy infekcji lub stanów zapalnych obejmują:
- nowe grudki, plamki lub brodawki,
- białawe przebarwienia (często liszaj twardzinowy),
- pęknięcia skóry napletka,
- zaczerwienienie lub nadżerki,
- rogowacenie skóry,
- zwężenie napletka (sygnał LS lub infekcji).
Dlaczego wczesne wykrycie ma znaczenie?
Bo przewlekłe zapalenia (szczególnie LS i przewlekłe zakażenia HPV) zwiększają ryzyko nowotowru penisa, co podkreślają zarówno EAU, jak i WHO. Dodatkowo wczesne leczenie:
- skraca czas trwania infekcji,
- zmniejsza ryzyko powikłań seksualnych,
- chroni osoby partnerskie,
- zmniejsza ryzyko bliznowacenia.
Samobadanie jest więc formą prewencji wtórnej, która realnie wpływa na zdrowie długoterminowe.
Penis to „detektor” zdrowia ogólnego
Penis jest jednym z najbardziej wrażliwych organów na problemy naczyniowe i hormonalne. Badania urologiczne i kardiologiczne (Montorsi et al., 2003) pokazują, że: zaburzenia erekcji często wyprzedzają choroby układu krążenia o 2–5 lat! Włącznie z zawałem.
Dlaczego? Bo naczynia w penisie są:
- bardzo drobne,
- podatne na zmiany miażdżycowe,
- odpowiedzialne za szybki napływ krwi podczas erekcji.
Jeśli pojawiają się:
- słabsze erekcje,
- brak porannych wzwodów,
- zmniejszająca się twardość penisa we wzwodzie,
- utrzymująca się krzywizna,
- niewyjaśniona utrata czucia,
to mogą to być wczesne sygnały:
- miażdżycy,
- cukrzycy,
- nadciśnienia,
- zaburzeń lipidowych,
- choroby wieńcowej.
Regularne oglądanie i badanie penisa – zarówno w stanie spoczynku, jak i podczas wzwodu – pozwala zauważyć:
- zgrubienia, blizny,
- zmiany skórne,
- nierówności obwodu,
- zmiany barwy i ukrwienia,
- utratę elastyczności skóry.
Penis jest więc wskaźnikiem zdrowia całego organizmu – a samobadanie to nie tylko ochrona seksualności, a także prewencja ogólnomedyczna.
Jak wykonywać samobadanie penisa? Przewodnik krok po kroku
Zgodnie z wytycznymi EAU i badaniami dermatologicznymi, zaleca się wykonywanie samobadania raz w miesiącu, najlepiej w spokojnych warunkach, przy dobrym świetle.
1. Oglądanie penisa w stanie spoczynku
Co ocenić:
- Skóra:
- plamy, przebarwienia, odbarwienia,
- grudki, brodawki (HPV), nadżerki, „ranki”, owrzodzenia,
- zaczerwienienie, suchość (może wskazywać na liszaj twardzinowy).
Badania dermatologiczne (Bleeker et al., 2013) wskazują, że większość wczesnych zmian nowotworowych zaczyna się jako dyskretna plama lub grudka.
- Żołądź i napletek:
- trudność w odprowadzaniu napletka,
- ból, pęknięcia, białawe bliznowacenia (często liszaj twardzinowy).
- Węzły chłonne pachwinowe – choć nie są „penisem”, ich powiększenie bywa pierwszym objawem infekcji lub nowotworu.
2. Badanie palpacyjne (dotyk)
Opuszki palców, lekkie uciski, przesuwanie skóry.
Co badać:
- Twarde grudki, płytki lub zgrubienia – typowe dla choroby Peyroniego — twarda, wyczuwalna płytka pod skórą (Taylor & Levine, 2007).
- Owrzodzenia, ranki, niegojące się zmiany – bo mogą wskazywać na:
- rak prącia,
- liszaj twardzinowy,
- choroby przenoszone seksualnie.
- Bolesność – choć nowotwór penisa zwykle NIE boli, ból najczęściej świadczy o stanie zapalnym, pęknięciach, urazach lub infekcji.
3. Oglądanie penisa w stanie erekcji
Nie musisz robić tego co miesiąc – jeddnak wsazana jest obserwacja kilka razy w roku.
Co sprawdzić:
- Krzywizna prącia – nowa lub nasilająca się może być objawem wczesnej fazy Peyroniego
- Nierówności obwodu – „zwężenie” lub „guzek” podczas wzwodu
- Ból podczas wzwodu
- Zmiana długości lub grubości
Badania pokazują, że mężczyźni, którzy wczesnej zauważają objawy Peyroniego, mają lepsze efekty leczenia zachowawczego.
Kiedy zgłosić się na konsultację lekarską?
- natychmiast, jeśli występuje:
- niegojąca się zmiana, owrzodzenie, ranka,
- twardy, wyczuwalny guzek,
- zwężenie napletka (fimoza),
- nagłe zagięcie prącia podczas wzwodu z bólem (ryzyko złamania prącia).
- pilnie (w ciągu dni), jeśli występuje:
- białawe bliznowacenia, trudność w odprowadzaniu napletka,
- zmiana krzywizny penisa, nowe zgrubienia,
- brodawki, grudki, plamy.
- do kontroli, jeśli występuje:
- nawracające stany zapalne,
- suchość, pęknięcia skóry,
- utrzymujące się zaczerwienienie.
Dlaczego osoby z penisem/mężczyźni unikają samobadania penisa?
Samobadanie penisa to jedna z najprostszych metod dbania o zdrowie seksualne i ogólne. Mimo to wiele osób – zarówno mężczyźni, jak i osoby z penisem, które nie identyfikują się jako mężczyźni – wykonuje je rzadko lub wcale.
Badania psychologiczne oraz literatura dotycząca zdrowia seksualnego i męskiego dobrostanu wskazują, że ten brak regularnej profilaktyki wynika z nakładających się czynników emocjonalnych, społecznych, kulturowych i systemowych.
Wstyd i lęk — mechanizmy unikania w zdrowiu seksualnym
Zarówno wielu mężczyzn, jak i osób z penisem doświadcza silnego wstydu związanego z oglądaniem genitaliów lub ich badaniem. Znany mechnizm tzw. unikania poznawczeego, to mechanizm psychologiczny, dzięki któremu osoba stara się nie konfrontować z potencjalnie trudną czy zagrażającą informacją.
W kontekście zdrowia intymnego oznacza to:
- lęk przed znalezieniem „czegoś niepokojącego”,
- unikanie patrzenia na genitalia,
- przekonanie: „lepiej nie wiedzieć”.
To normalna reakcja lękowa, jednak może prowadzić do opóźnień diagnostycznych – zwłaszcza gdy zmiany nowotworowe lub skórne pojawiają się bez bólu.
Niska wiedza o własnej anatomii — efekt braku edukacji seksualnej
Zarówno mężczyźni, jak i osoby z penisem bardzo często:
- nie wiedzą, jak wygląda zdrowy penis,
- nie znają różnic między niechorobowymi zmianami skórnymi a objawami chorób,
- nie rozpoznają wczesnych sygnałów nowotworu penisa, choroby Peyroniego czy liszaja twardzinowego.
EAU, WHO i CDC wskazują, że niski poziom rzetelnej edukacji seksualnej prowadzi do braku nawyków profilaktycznych. Osoby nie wykonują samobadania, bo nie wiedzą jak, po co ani co właściwie sprawdzać. Brak wiedzy = brak czujności.
I odnośnie polskiego kontekstu, należałoby tutaj wziąc pod uwagę, że całkowity brak edukacji seksualnej w Polsce przyczynia się zagrożenia zdrowia i/lub życia męzczyzn oraz osób z penisem.
Normy męskości i presja kulturowa
Dla wielu mężczyzn i części osób z penisem silny wpływ mają tzw. tradycyjne normy męskości, opisane w badaniach Courtenay (2000) oraz Levant & Richmond (2016). Normy te promują przekazy:
- „mężczyzna nie okazuje słabości”,
- „nie przyznaje się do choroby”,
- „musi być zawsze sprawny seksualnie”,
- „muszę sobie radzić sam”.
To kulturowe przekonania, które:
- obniżają gotowość do badań profilaktycznych,
- wzmacniają unikanie,
- powodują wstyd przed rozmową o problemach genitalnych.
Dodatkowo dla niektórych osób z penisem, które nie identyfikują się jako mężczyźni, temat badań genitaliów bywa obciążony emocjonalnie z powodu dysforii lub dyskomfortu w relacji z własnym ciałem.
Unikanie kontaktu z medycyną – obawa przed oceną i naruszeniem intymności
Znacząca grupa mężczyzn i osób z penisem unika wizyt u lekarskich – szczególnie w obszarach intymnych. Badania wskazują na kilka powodów:
- wstyd związany z odsłanianiem genitaliów,
- obawa przed oceną lub niezrozumieniem,
- lęk przed bólem, diagnozą lub zabiegiem,
- wcześniejsze negatywne doświadczenia w ochronie zdrowia,
- przekonanie, że „trzeba czekać aż minie”.
Shanmugalingam et al. (2013) pokazują, że to właśnie opóźnienia osób pacjenckich (nie lekarskich!) są najczęstszym powodem późnej diagnostyki w chorobach narządów płciowych.
Lęk o seksualność i tożsamość
Penis – niezależnie od tożsamości płciowej osoby – często wiąże się z:
- poczuciem atrakcyjności,
- seksualnością,
- sprawczością,
- intymnością,
- w niektórych przypadkach z elementami tożsamości.
Zmiana na penisie może budzić intensywny niepokój:
- „Co jeśli to rak?”,
- „Co jeśli stracę sprawność seksualną?”,
- „Co jeśli współżycie nie będzie możliwe?”,
- „Co to mówi o mojej tożsamości?”.
Z tego powodu wiele osób odkłada konfrontację – bo ciało genitalne bywa obszarem szczególnie wrażliwym emocjonalnie.
Luka profilaktyczna: efekt nałożenia się wszystkich barier
Unikanie samobadania nie wynika z lenistwa ani braku odpowiedzialności. To rezultat wielu nakładających się barier:
- brak edukacji → brak wiedzy,
- normy męskości → wstyd,
- lęk przed chorobą → unikanie,
- brak wiedzy → bagatelizowanie objawów,
- obawa przed konsultacją lekarską, a w tym obawa przed oceną → opóźnienia,
- dysforia lub dyskomfort cielesny → unikanie kontaktu ze sferą genitalną.
Właśnie to określa się w literaturze jako „lukę profilaktyczną”: duże ryzyko – niska czujność.
Tę lukę można wypełnić rzetelną, normalizującą, inkluzywną edukacją, która:
- nie ocenia,
- nie zawstydza,
- daje wiedzę i narzędzia,
- wzmacnia poczucie sprawczości,
- uwzględnia różne tożsamości i doświadczenia.
Podsumowanie
Samobadanie penisa jest jedną z najprostszych i jednocześnie najbardziej niedocenianych metod dbania o zdrowie seksualne i ogólne. To czynność szybka, niewymagająca specjalistycznej wiedzy ani narzędzi, możliwa do wykonania w warunkach domowych i na co dzień. Regularna obserwacja skóry, tkanki i kształtu penisa pozwala zauważyć subtelne zmiany, które mogą świadczyć o infekcjach, stanach zapalnych, chorobie Peyroniego, zaburzeniach naczyniowych czy pierwszych objawach nowotworu penisa. Wczesne wykrycie tych sygnałów ma kluczowe znaczenie, ponieważ zwiększa skuteczność leczenia, zmniejsza ryzyko powikłań i pozwala zachować pełnię funkcji seksualnych.
Dla wielu mężczyzn i osób z penisem samobadanie wciąż kojarzy się z wstydem, zakłopotaniem lub lękiem przed diagnozą. Jednak wynika to przede wszystkim z braku edukacji seksualnej i medycznej, tabu wokół tego tematu i kultury maczystowskiej, a nie z realnej oceny ryzyka. Warto podkreślić, że troska o zdrowie narządów płciowych jest zachowaniem odpowiedzialnym, dojrzałym i zgodnym ze współczesną wiedzą medyczną. To element uważnej relacji z własnym ciałem oraz sposób na wzmocnienie poczucia bezpieczeństwa, sprawczości i świadomości zdrowotnej.
Samobadanie penisa jest wyrazem świadomej troski o zdrowie, seksualność i dobre samopoczucie, a nie powodem do wstydu. Czas to wreszcie znormalizować. Regularność, uważność i rzetelna wiedza to fundament profilaktyki, która może realnie chronić zdrowie i życie. Włączenie tej rutyny do codziennej opieki nad sobą jest prostym, a jednocześnie niezwykle ważnym krokiem w kierunku długofalowego zdrowia intymnego.
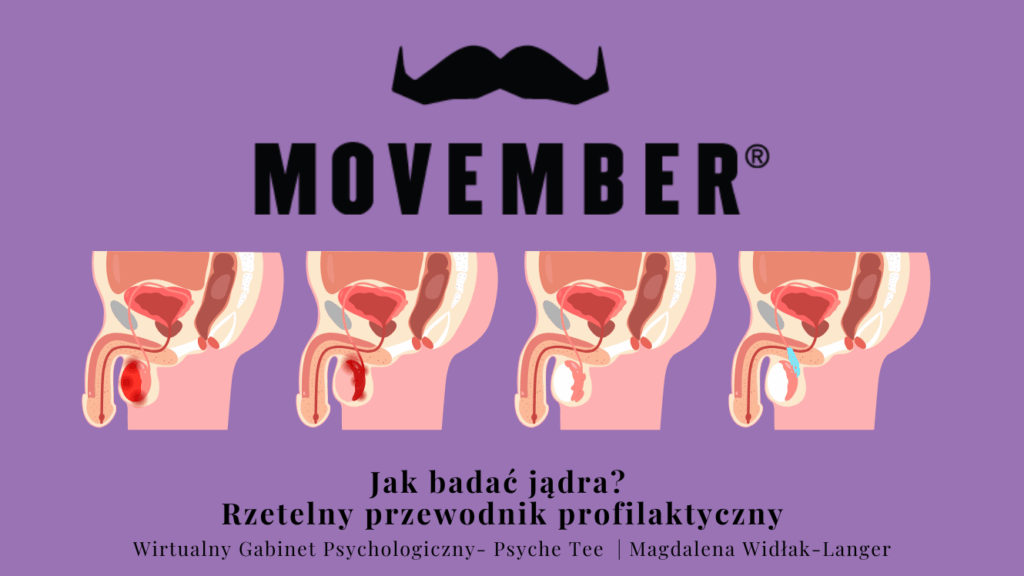
Polecam przeczytać krótki, rzetelny przedownik profilaktyczny dotyczący samobadania jąder:
Polecam także przeczytać tekst dotyczący seksualności w kontekście profilaktyki nowotworu prostaty:
Bibliografia
- Bleeker, M. C., Heideman, D. A., Snijders, P. J., Horenblas, S., Dillner, J., & Meijer, C. J. (2009). Penile cancer: Epidemiology, pathogenesis and prevention. World Journal of Urology, 27(2), 141–150.
- Centers for Disease Control and Prevention. (2023). Human papillomavirus (HPV) and men.
- European Association of Urology. (2024). EAU Guidelines on Penile Cancer.
- Hakenberg, O. W., Compérat, E. M., Minhas, S., Necchi, A., Protzel, C., & Watkin, N. (2015). EAU Guidelines on penile cancer: 2015 update. European Urology, 67(1), 142–150.
- Montorsi, F., Adaikan, G., Becher, E., Giuliano, F., Khoury, S., Lue, T. F., … Sharlip, I. (2003). Summary of the recommendations on sexual dysfunctions in men. The Journal of Sexual Medicine, 1(1), 6–23.
- Taylor, F. L., & Levine, L. A. (2007). Peyronie’s disease. Urologic Clinics of North America, 34(4), 517–534.
- World Health Organization. (2023). Sexually transmitted infections (STIs).